Šis materiāls ir paredzēts cilvēkiem bez medicīniskās izglītības, kuri vēlas uzzināt vairāk par osteohondrozi, nekā rakstīts populārās publikācijās un privāto klīniku vietnēs. Pacienti uzdod dažādu specialitāšu ārstiem jautājumus, kas raksturo pilnīgu osteohondrozes tēmas neizpratni. Šādu jautājumu piemēri ir: "kāpēc man sāp osteohondroze?", "Tika atklāta iedzimta osteohondroze, kas man jādara?" Varbūt šāda analfabētisma apoteozi var uzskatīt par diezgan izplatītu jautājumu: "Dakter, man ir sākotnējās hondrozes pazīmes, cik tas ir biedējoši?" Šis raksts ir paredzēts, lai strukturētu materiālu par osteohondrozi, tās cēloņiem, izpausmēm, diagnostikas, ārstēšanas un profilakses metodēm un atbildētu uz biežāk uzdotajiem jautājumiem. Tā kā mēs visi bez izņēmuma esam pacienti ar osteohondrozi, šis raksts būs noderīgs ikvienam.
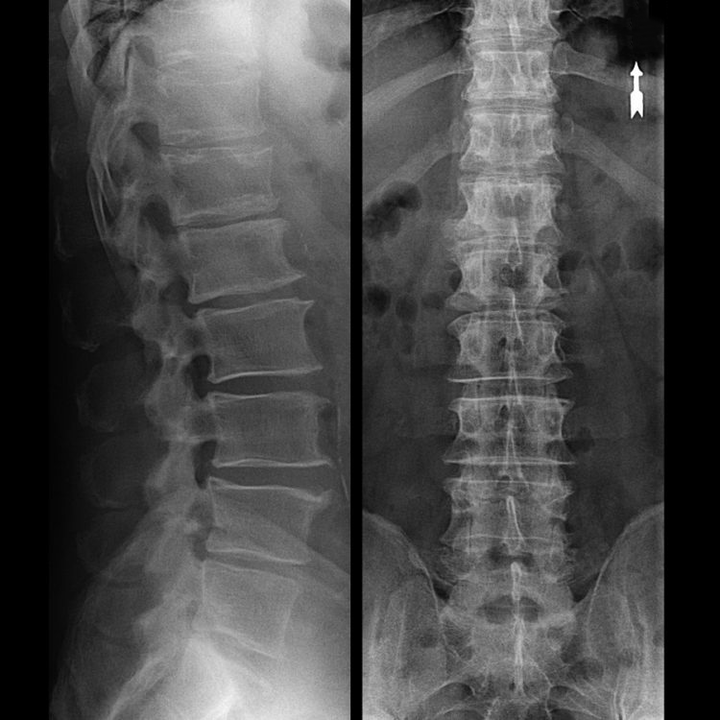
Kā ir strukturēts starpskriemeļu disks?
Katrs starpskriemeļu disks sastāv no divām dažādām daļām:
- ārējais šķiedru gredzens, kas sastāv no blīvām šķiedrām, kas pārklāj disku no ārpuses pa perimetru;
- iekšējā elastīgā sastāvdaļa ir pulposus kodols.
Annulus fibrosus šķiedras ir ļoti blīvas un elastīgas. Gadu gaitā elastība tiek zaudēta, un līdz 60 gadu vecumam šķiedru gredzens kļūst stingrs. Starp katra virsējā un apakšā esošā skriemeļa virsmu un pašu disku atrodas tā sauktās gala plāksnes, tas ir, robežas zonas starp skriemeļu un disku. Pateicoties šīm gala plāksnēm, skriemeļi aug augstumā, un caur tiem ar difūzijas metodi difūzi tiek barots starpskriemeļu diska pulposs un audi, jo diska skrimšļi netiek apgādāti ar asinīm un netiek inervēti.
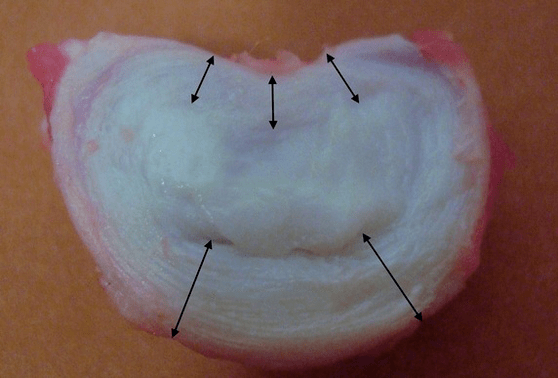
Veseliem starpskriemeļu diskiem jaunam cilvēkam ir augsts vielmaiņas ātrums. Ja parastajā diskā ievadāt kontrastu, pēc 20 minūtēm tas no tā pazūd.
Pētījumi liecina, ka pieaugušajiem katra starpskriemeļu diska augstums ir aptuveni:
- 25% no blakus esošo skriemeļu augstuma dzemdes kakla rajonā;
- 20% krūtīs;
- 33% jostas daļā.
Tas ir, jostas rajonā disku biezums ir vislielākais, jo ir vislielākā slodze. Laboratorijas pētījumi pierādījuši, ka viens vesels disks jaunietim spēj izturēt līdz 2,5 tonnām lielu statisko spiedes slodzi. 70 gadu vecumā šis rādītājs samazinās līdz 110 kg! Tas ir, “vecais un izžuvis disks” 22 reizes sliktāk tiek galā ar slodzes pārnešanu uz sāniem un paaugstināta spiediena uzturēšanu gredzenā.
Kāpēc tas notika? Laika gaitā šķiedrainais gredzens pakāpeniski nolietojas. Tas vairs nevar izstiepties, bet tikai izvirzās uz āru, aiz diska vai saplīst. Kodols pārstāj pārraidīt un pārveidot vertikālo slodzi radiālā slodzē. Ar vecumu diskos pamazām uzkrājas stress, un mainās to struktūra. Ja visi šie procesi, kas ņemti atsevišķā diskā, tiek pārnesti uz visu mugurkaulu, tad klīnikā iegūstam stāvokli, ko sauc par osteohondrozi. Tagad mēs varam sākt definēt.
Kas ir osteohondroze
Slimības nosaukums ir biedējošs, ja tas nav skaidrs. Medicīniskais sufikss “-oz” nozīmē dažu audu proliferāciju vai palielināšanos: hialinozi, fibrozi. Piemērs varētu būt aknu ciroze, kad saistaudi aug un funkcionālo audu, hepatocītu, apjoms samazinās. Var būt patoloģiska proteīna jeb amiloīda uzkrāšanās, kam parasti nevajadzētu būt. Šo uzglabāšanas slimību tad sauks par amiloidozi. Tauku deģenerācijas dēļ var būt ievērojama aknu palielināšanās, ko sauc par taukainu hepatozi.
Nu, izrādās, ka ar starpskriemeļu osteohondrozi palielinās starpskriemeļu disku skrimšļa audi, jo “chondros, χόνδρο” tulkojumā no grieķu valodas krievu valodā nozīmē “skrimslis”? Nē, hondroze vai, precīzāk, osteohondroze nav uzkrāšanās slimība. Šajā gadījumā patiesa skrimšļa audu augšana nenotiek; mēs runājam tikai par starpskriemeļu skrimšļa disku konfigurācijas izmaiņām daudzu gadu fiziskas slodzes ietekmē, un iepriekš mēs pārbaudījām, kas notiek katrā diskā. Terminu “osteohondroze” klīniskajā literatūrā ieviesa A. Hilderbrandts 1933. gadā.
Osteohondroze attiecas uz distrofiski-deģeneratīviem procesiem, un tā ir daļa no normālas, normālas starpskriemeļu disku novecošanas. Nevienu no mums nebrīnās, ka 20 gadus vecas meitenes seja nedaudz atšķirsies no viņas 70 gadu vecumā, taču nez kāpēc visi uzskata, ka mugurkaulā, tā starpskriemeļu diskos netiek veiktas tādas pašas izteiktas īslaicīgas izmaiņas. Distrofija ir uztura traucējumi, un deģenerācija ir starpskriemeļu disku struktūras pārkāpums, kas seko ilgstošai distrofijas periodam.
Osteohondrozes cēloņi un tās komplikācijas
Par galveno nekomplicētas, fizioloģiskas osteohondrozes cēloni var uzskatīt cilvēka kustības veidu: staigāšanu stāvus. Cilvēks ir vienīgā suga uz zemes, kas staigā uz divām kājām starp visiem zīdītājiem, un tas ir vienīgais pārvietošanās veids. Osteohondroze kļuva par cilvēces postu, bet mēs atbrīvojām rokas un radījām civilizāciju. Pateicoties staigāšanai stāvus (un osteohondrozei), mēs ne tikai izveidojām riteni, alfabētu un apguvām uguni, bet arī varat sēdēt mājās siltumā un lasīt šo rakstu datora ekrānā.
Cilvēku tuvākie radinieki, augstākie primāti - šimpanzes un gorillas, dažkārt paceļas uz divām kājām, taču šāda pārvietošanās metode viņiem ir palīgierīce, un visbiežāk viņi joprojām pārvietojas uz četrām kājām. Lai osteohondroze izzustu, tāpat kā starpskriemeļu disku intensīva novecošanās, cilvēkam ir jāmaina pārvietošanās veids un jānoņem pastāvīgā vertikālā slodze no mugurkaula. Delfīniem, zobenvaļiem un vaļiem nav osteohondrozes, un suņiem, govīm un tīģeriem tās nav. Viņu mugurkauls neuzņemas ilgstošas statiskas un trieciena vertikālas slodzes, jo tas atrodas horizontālā stāvoklī. Ja cilvēce dodas jūrā un dabiskais pārvietošanās veids ir niršana ar akvalangu, tad osteohondroze tiks uzvarēta.
Stāva poza piespieda cilvēka muskuļu un skeleta sistēmu attīstīties tādā virzienā, lai aizsargātu galvaskausu un smadzenes no trieciena slodzēm. Taču diski – elastīgie spilventiņi starp skriemeļiem – nav vienīgā aizsardzības metode. Cilvēkam ir atsperīga pēdas velve, ceļa locītavu skrimšļi, mugurkaula fizioloģiski izliekumi: divas lordozes un divas kifozes. Tas viss ļauj “neizkratīt” smadzenes pat skrienot.
Riska faktori
Taču mediķus interesē tie riska faktori, kurus iespējams modificēt un izvairīties no osteohondrozes komplikācijām, kas izraisa sāpes, diskomfortu, kustību ierobežojumus un dzīves kvalitātes pazemināšanos. Apsvērsim šos riska faktorus, kurus ārsti tik bieži ignorē, īpaši privātajos medicīnas centros. Galu galā ir daudz izdevīgāk pastāvīgi ārstēt cilvēku, nevis norādīt problēmas cēloni, atrisināt to un zaudēt pacientu. Šeit viņi ir:
- garenisko un šķērsenisko plakano pēdu klātbūtne. Plakanās pēdas liek pēdas velvei pārstāt atsperties, un trieciens tiek pārnests uz augšu uz mugurkaulu bez mīkstināšanas. Starpskriemeļu diski piedzīvo ievērojamu stresu un ātri sabrūk;
- liekais svars un aptaukošanās - komentārus nevajag;
- nepareiza smagu priekšmetu celšana un nešana, ar nevienmērīgu spiedienu uz starpskriemeļu diskiem. Piemēram, ja uz viena pleca paceļat un nēsājat kartupeļu maisu, tad intensīva slodze kritīsies uz vienu disku malu, un tā var būt pārmērīga;
- fiziskās aktivitātes trūkums un mazkustīgs dzīvesveids. Iepriekš tika teikts, ka tieši sēdēšanas laikā rodas maksimālais spiediens uz diskiem, jo cilvēks nekad nesēž taisni, bet vienmēr “nedaudz” saliecas;
- hroniskas traumas, slīdēšana uz ledus, intensīva svarcelšana, kontaktcīņas sports, smagas cepures, galvas sišana pa zemiem griestiem, smags apģērbs, smagu somu nešana rokās.
Vispārēji simptomi
Tālāk aprakstītie simptomi pastāv ārpus lokalizācijas. Tie ir izplatīti simptomi un var pastāvēt jebkur. Tās ir sāpes, kustību traucējumi un jušanas traucējumi. Ir arī veģetatīvi-trofiski traucējumi vai specifiski simptomi, piemēram, urinēšanas traucējumi, bet daudz retāk. Apskatīsim šīs pazīmes tuvāk.
Sāpes: muskuļu un radikulāras
Sāpes var būt divu veidu: radikulāras un muskuļu. Radikulāras sāpes ir saistītas ar attiecīgās saknes starpskriemeļu diska izvirzījuma vai trūces saspiešanu vai nospiešanu šajā līmenī. Katra nervu sakne sastāv no divām daļām: jutīgas un motora.
Atkarībā no tā, kur tieši trūce ir vērsta un kāda saknes daļa ir saspiesta, var būt jušanas vai kustību traucējumi. Dažreiz abi traucējumi rodas vienlaikus, izteikti dažādās pakāpēs. Sāpes pieder arī maņu traucējumiem, jo sāpes ir īpaša, specifiska sajūta.
Radikulāras sāpes: kompresijas radikulopātija
Radikulāras sāpes ir pazīstamas daudziem; to sauc par "neiralģiju". Pietūkusī nervu sakne vardarbīgi reaģē uz jebkuru triecienu, un sāpes ir ļoti asas, līdzīgas elektriskās strāvas triecienam. Viņa šauj vai nu rokā (no kakla), vai kājā (no muguras lejasdaļas). Šādu asu, sāpīgu impulsu sauc par lumbago: muguras lejasdaļā tas ir lumbago, kaklā - cervicago, retāks termins. Šādām radikulārām sāpēm nepieciešama piespiedu, pretsāpju vai pretsāpju poza. Radikulāras sāpes rodas uzreiz, klepojot, šķaudot, raudot, smejoties vai sasprindzinoties. Jebkurš trieciens pietūkušai nervu saknei izraisa pastiprinātas sāpes.
Muskuļu sāpes: miofasciāli tonizējoši
Bet starpskriemeļu trūce vai diska defekts var nesaspiest nervu sakni, bet kustoties traumēt tuvējās saites, fasciju, dziļos muguras muskuļus. Šajā gadījumā sāpes būs sekundāras, sāpošas, pastāvīgas, radīsies stīvums mugurā, un šādas sāpes sauc par miofasciālām. Šo sāpju avots vairs nebūs nervu audi, bet gan muskuļi. Muskulis var reaģēt uz jebkuru stimulu tikai vienā veidā: kontrakcijā. Un, ja stimuls ir ilgstošs, muskuļu kontrakcija pārvērtīsies par pastāvīgu spazmu, kas būs ļoti sāpīga.
Šādu sekundāru, miofasciālu sāpju raksturīgs simptoms būs palielināts kakla, muguras vai krūšu kurvja stīvums, blīvu, sāpīgu muskuļu izciļņu parādīšanās - “rullīši” blakus mugurkaulam, tas ir, paravertebrāli. Šādiem pacientiem muguras sāpes pastiprinās pēc vairāku stundu “biroja” darba, ar ilgstošu nekustīgumu, kad muskuļi praktiski nespēj strādāt un ir spazmas stāvoklī.
Sensoriski traucējumi
Ja izvirzījums vai trūce, vai spazmatisks muskulis nospiež jutīgo nervu saknes daļu, rodas dažādi jušanas traucējumi. Tās var būt kopā ar sāpēm, vai tās var rasties atsevišķi, pēc tam, kad sāpes jau ir pārgājušas. Ir arī pilnīgi nesāpīgas maņu traucējumu formas, bet reti.
Daudzi cilvēki zina roku un kāju pirkstu galu nejutīgumu (hipestēzija vai pilnīga anestēzija), samazinātu ādas jutīgumu garu svītru veidā, radikulāra tipa. Reizēm rodas parestēzija vai veidošanās, “rāpojoša zosāda” sajūta. Visbiežāk jutīguma traucējumi rodas pēdās, kā arī roku un kāju pirkstu galos. Sensorālie traucējumi ir diezgan nepatīkami, taču jušanas traucējumi nepadara cilvēku invalīdu, taču motorikas traucējumi var novest pie tā.
Motora traucējumi perifērijā
Ja tiek ietekmēts motors neirons vai aksoni, kas ir daļa no nerva motorās daļas, rodas muskuļu vājums vai tā pilnīga nekustīgums. Otrajā gadījumā mēs runājam par pilnīgu paralīzi, bet pirmajā gadījumā - par parēzi. Parēze ir daļēja paralīze, kad muskuļi nedarbojas ar pilnu spēku.
Visbiežāk šādi traucējumi parādās kājās, ar mugurkaula jostas daļas izvirzījumiem un trūcēm. Tur atrodas motoriskās struktūras, kas inervē apakšstilba un pēdas muskuļus. Tāpēc ar progresējošu, sarežģītu jostas daļas osteohondrozi pēda var pērt. Tas pagriežas uz iekšu, cilvēks ir spiests augstu pacelt kāju, lai soļotu ar pēriena pēdu, to sauc par soli, “gaiļa gaitu”.
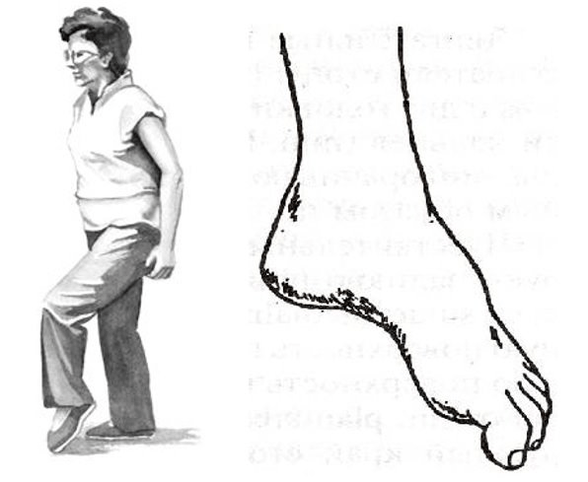
Bet visas kustību traucējumu briesmas ir tādas, ka tās var būt izolētas un nepavadītas ar sāpēm. Un, ja cilvēkam “nav sāpju”, viņš var nenonākt pie ārsta savlaicīgi. Tāpēc pacientiem ar progresējošiem izvirzījumiem un trūcēm, piemēram, jostasvietā, ir tik svarīgi periodiski staigāt uz pirkstiem un papēžiem, kā arī uzraudzīt muskuļu darbu.
Vietējie simptomi: galvenās pazīmes
Tagad apskatīsim specifiskus simptomus un sindromus, kas raksturīgi dzemdes kakla, krūšu kurvja un jostas daļas osteohondrozei. Dosimies no augšas uz leju, no dzemdes kakla reģiona uz leju, caur krūškurvja reģionu, uz jostas-krustu daļas reģionu.
Osteohondrozes diagnostika
Tipiskos gadījumos mugurkaula kakla un kakla-krūšu kurvja osteohondroze rodas, kā aprakstīts iepriekš. Tāpēc diagnozes galvenais posms bija un paliek pacienta sūdzību identificēšana, konstatējot vienlaicīgu muskuļu spazmu, izmantojot vienkāršu muskuļu palpāciju gar mugurkaulu. Vai ir iespējams apstiprināt osteohondrozes diagnozi, izmantojot rentgena pārbaudi?
Kakla mugurkaula “rentgens” un pat ar funkcionāliem lieces un pagarinājuma testiem neuzrāda skrimšļus, jo to audi pārraida rentgena starus. Neskatoties uz to, pamatojoties uz skriemeļu atrašanās vietu, var izdarīt vispārīgus secinājumus par starpskriemeļu disku augstumu, vispārējo kakla fizioloģiskā izliekuma iztaisnošanu - lordozi, kā arī par marginālu izaugumu klātbūtni uz skriemeļiem ar ilgstošu to virsmu kairinājumu ar trausliem un dehidrētiem starpskriemeļu diskiem. Funkcionālie testi var apstiprināt mugurkaula kakla daļas nestabilitātes diagnozi.
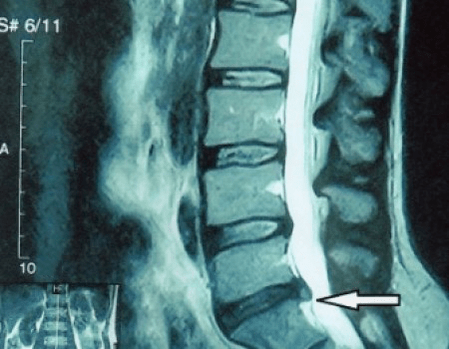
Tā kā pašus diskus var redzēt tikai, izmantojot CT vai MRI, ir indicēta magnētiskā rezonanse un rentgena datortomogrāfija, lai noskaidrotu skrimšļa iekšējo struktūru un veidojumus, piemēram, izvirzījumus un trūces. Tādējādi ar šo metožu palīdzību tiek precīzi noteikta diagnoze, un tomogrāfijas rezultāts ir indikācija un pat aktuāls ceļvedis trūces ķirurģiskai ārstēšanai neiroķirurģijas nodaļā.
Osteohondrozes komplikāciju ārstēšana
Vēlreiz atkārtosim, ka nav iespējams izārstēt osteohondrozi, piemēram, plānveida novecošanos un diska dehidratāciju. Jūs vienkārši nevarat ļaut lietām kļūt sarežģītām:
- ja ir starpskriemeļu disku augstuma sašaurināšanās simptomi, tad jums ir jāpārvietojas pareizi, nevis jāpieņem svarā un jāizvairās no izvirzījumu parādīšanās un muskuļu sāpēm;
- ja jums jau ir izvirzījums, tad jums ir jāuzmanās, lai tas nepārrautu šķiedru gredzenu, tas ir, nepārveidotu izvirzījumu par trūci un izvairītos no izvirzījumu parādīšanās vairākos līmeņos;
- ja jums ir trūce, tā ir dinamiski jāuzrauga, regulāri jāveic MRI, jāizvairās no tā izmēra palielināšanas vai jāveic mūsdienīga minimāli invazīva ķirurģiska ārstēšana, jo bez izņēmuma visas konservatīvās osteohondrozes paasinājuma ārstēšanas metodes atstāj trūci vietā un novērš tikai īslaicīgus simptomus: iekaisumu, sāpes, šaušanu un muskuļu spazmas.
Bet ar mazāko režīma pārkāpumu, ar smagu celšanu, hipotermiju, traumām, svara pieaugumu (muguras lejasdaļas gadījumā) simptomi atgriežas atkal un atkal. Mēs aprakstīsim, kā jūs varat tikt galā ar nepatīkamām sajūtām, sāpēm un ierobežotām kustībām mugurā osteohondrozes saasināšanās un esošā izvirzījuma vai trūces fona, kas ir sekundāra sociālā tonizējošā sindroma gadījumā.
Ko darīt paasinājuma laikā?
Tā kā ir bijis akūtu sāpju lēkme (piemēram, muguras lejasdaļā), tad pirmsmedicīnas stadijā ir jāievēro šādi norādījumi:
- pilnībā novērst fiziskās aktivitātes;
- gulēt uz cieta (ortopēdiskā matrača vai cieta dīvāna), novēršot muguras nokarāšanos;
- vēlams valkāt puscietu korseti, lai novērstu pēkšņas kustības un “izkropļojumus”;
- Uz muguras lejasdaļas jānovieto masāžas spilvens ar plastmasas adatu aplikatoriem vai jāizmanto Lyapko aplikators. Jums tas jāuzglabā 30 - 40 minūtes, 2 -3 reizes dienā;
- pēc tam muguras lejasdaļā var ierīvēt ziedes, kas satur NPL, ziedes ar bišu vai čūsku indi;
- pēc berzēšanas otrajā dienā var ietīt muguras lejasdaļu sausā karstumā, piemēram, jostas no suņa spalvas.
Izplatīta kļūda ir iesildīšanās pirmajā dienā. Tas varētu būt sildīšanas paliktnis, vannas procedūras. Tajā pašā laikā pietūkums tikai pastiprinās, un līdz ar to arī sāpes. Sildīties var tikai pēc tam, kad ir pagājis “augstākais sāpju punkts”. Pēc tam siltums uzlabos pietūkuma “rezorbciju”. Tas parasti notiek 2-3 dienu laikā.
Jebkuras ārstēšanas pamatā ir etiotropiskā terapija (cēloņa likvidēšana) un patoģenētiskā ārstēšana (ietekmē slimības mehānismus). To papildina simptomātiska terapija. Vertebrogēnas sāpes (ko izraisa mugurkaula problēmas) ir šādas:
- Lai mazinātu muskuļu un mugurkaula pietūkumu, ir norādīta bezsāls diēta un patērētā šķidruma daudzuma ierobežošana. Jūs pat varat dot tableti vieglu kāliju aizturošu diurētisku līdzekli;
- jostas daļas osteohondrozes akūtā fāzē īslaicīgu ārstēšanu var veikt ar NSPL un muskuļu relaksantu intramuskulārām “injekcijām”: katru dienu. Tas palīdzēs mazināt nervu audu pietūkumu, novērsīs iekaisumu un normalizēs muskuļu tonusu;
- subakūtā periodā pēc maksimālo sāpju pārvarēšanas vairs nevajadzētu veikt “injekcijas” un pievērst uzmanību atjaunojošiem līdzekļiem, piemēram, mūsdienu “B” grupas zālēm. Tie efektīvi atjauno traucētu jutību, mazina nejutīgumu un parestēziju.
Fizioterapeitiskie pasākumi turpinās, ir pienācis laiks osteohondrozes vingrošanas terapijai. Tās uzdevums ir normalizēt asinsriti un muskuļu tonusu, kad tūska un iekaisumi jau ir mazinājušies, bet muskuļu spazmas vēl nav pilnībā izzudušas.
Kinezioterapija (kustību ārstēšana) ietver ārstniecisko vingrošanu un peldēšanu. Mugurkaula kakla daļas osteohondrozes vingrošana vispār nav vērsta uz diskiem, bet gan uz apkārtējiem muskuļiem. Tās uzdevums ir mazināt tonizējošu spazmu, uzlabot asinsriti, kā arī normalizēt venozo aizplūšanu. Tas noved pie muskuļu tonusa samazināšanās, sāpju smaguma samazināšanās un stīvuma mugurā.
Osteohondrozes vingrinājumi jāveic pēc vieglas vispārējās iesildīšanās, uz “iesildītiem muskuļiem”. Galvenais terapeitiskais faktors ir kustība, nevis muskuļu kontrakcijas pakāpe. Tāpēc, lai izvairītos no recidīva, svaru izmantošana nav atļauta; tiek izmantots vingrošanas paklājiņš un vingrošanas nūja. Ar viņu palīdzību jūs varat efektīvi atjaunot kustību diapazonu.
Turpinās berzēšana ziedēs un Kuzņecova aplikatora lietošana. Tiek rādīta peldēšana, zemūdens masāža, Šarko duša. Izbalēšanas saasināšanās stadijā ir indicētas zāles mājas magnētiskajai terapijai un fizioterapijai.
Parasti ārstēšana ilgst ne vairāk kā nedēļu, bet atsevišķos gadījumos osteohondroze var izpausties ar tik bīstamiem simptomiem, ka var būt nepieciešama operācija, turklāt steidzami.
Par Šanta apkakli
Agrīnās stadijās, akūtā stadijā, ir nepieciešams aizsargāt kaklu no nevajadzīgām kustībām. Šim nolūkam lieliski noder Shants apkakle. Daudzi cilvēki, iegādājoties šo apkakli, pieļauj divas kļūdas. Viņi to neizvēlas pēc izmēra, kādēļ tas vienkārši nepilda savu funkciju un rada diskomforta sajūtu.
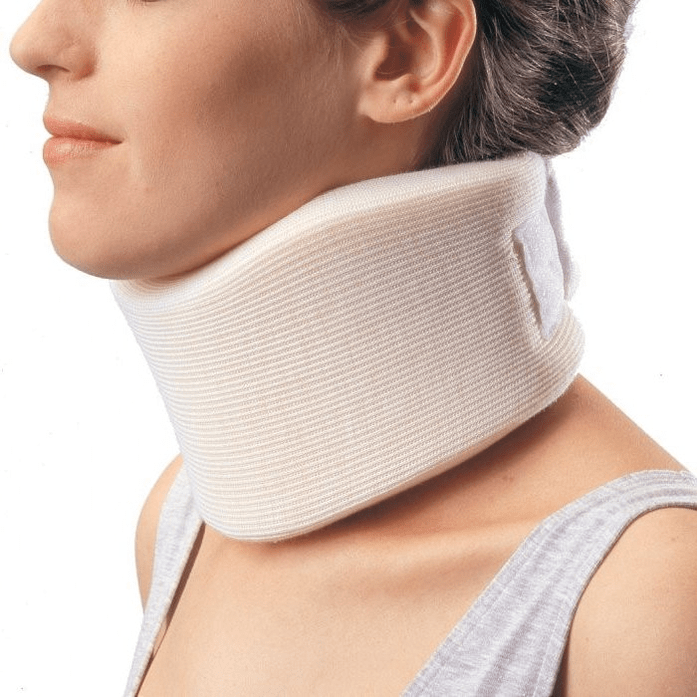
Otra izplatītā kļūda ir ilgstoša nēsāšana profilakses nolūkos. Tas noved pie vājiem kakla muskuļiem un tikai rada vairāk problēmu. Apkaklei ir tikai divas norādes, saskaņā ar kurām to var valkāt:
- akūtu sāpju parādīšanās kaklā, stīvums un sāpju izplatīšanās uz galvu;
- ja būdams vesels, grasāties veikt fizisku darbu, kurā pastāv risks “sasprindzināt” kaklu un saasināties. Tas ir, piemēram, automašīnas remonts, kad jūs apguļaties zem tās, vai logu mazgāšana, kad jums ir nepieciešams izstiepties un ieņemt neērtas pozīcijas.
Apkakle jānēsā ne ilgāk kā 2–3 dienas, jo ilgāka valkāšana var izraisīt vēnu sastrēgumu kakla muskuļos laikā, kad ir pienācis laiks aktivizēt pacientu. Shants apkakles analogs muguras lejasdaļai ir puscieta korsete, kas iegādāta ortopēdijas salonā.
Ķirurģiska ārstēšana vai konservatīvi pasākumi?
Katram pacientam pēc simptomu progresēšanas, komplikāciju klātbūtnē, ieteicams veikt MRI un konsultēties ar neiroķirurgu. Mūsdienu minimāli invazīvās operācijas ļauj droši noņemt diezgan lielas trūces, bez ilgstošas hospitalizācijas, bez nepieciešamības nogulēt vairākas dienas, nekaitējot dzīves kvalitātei, jo tās tiek veiktas, izmantojot modernu video endoskopisko, radiofrekvenču, lāzertehnoloģiju vai izmantojot auksto plazmu. Jūs varat iztvaikot daļu kodola un pazemināt spiedienu, samazinot trūces risku. Un jūs varat novērst defektu radikāli, tas ir, pilnībā atbrīvojoties no tā.
Nav jābaidās operēt trūces; tie vairs nav iepriekšējie pagājušā gadsimta 80.-90.gadu atklāto operāciju veidi ar muskuļu sadalīšanu, asins zudumu un tam sekojošu ilgu atveseļošanās periodu. Tie vairāk atgādina nelielu punkciju rentgena kontrolē, kam seko moderno tehnoloģiju izmantošana.
Osteohondrozes un tās komplikāciju profilakse
Osteohondroze, ieskaitot sarežģītās, kuras simptomus un ārstēšanu mēs apspriedām iepriekš, lielākoties nav slimība, bet gan vienkārši neizbēgamas novecošanās un priekšlaicīgas starpskriemeļu disku “saraukuma” izpausme. Osteohondrozei ir nepieciešams maz, lai mēs nekad netraucētu:
- izvairīties no hipotermijas, īpaši rudenī un pavasarī, un kritieniem ziemā;
- necelt svarus un pārvadāt kravas tikai ar taisnu muguru, mugursomā;
- dzert vairāk tīra ūdens;
- nekļūstiet resnam, jūsu svaram jāatbilst jūsu augumam;
- ārstēt plakanās pēdas, ja tādas ir;
- regulāri veikt fiziskos vingrinājumus;
- nodarboties ar vingrinājumu veidiem, kas samazina slodzi uz muguru (peldēšana);
- atteikšanās no sliktiem ieradumiem;
- garīgā stresa maiņa ar fiziskām aktivitātēm. Pēc katras pusotras stundas garīga darba ieteicams mainīt darbības veidu uz fizisko darbu;
- Jūs varat regulāri veikt vismaz mugurkaula jostas daļas rentgenu divās projekcijās vai MRI, lai zinātu, vai trūce, ja tāda ir, progresē;
Ievērojot šos vienkāršos ieteikumus, jūs varat saglabāt savu muguru veselīgu un kustīgu visu mūžu.





















